Mindre knoglegenopbygning

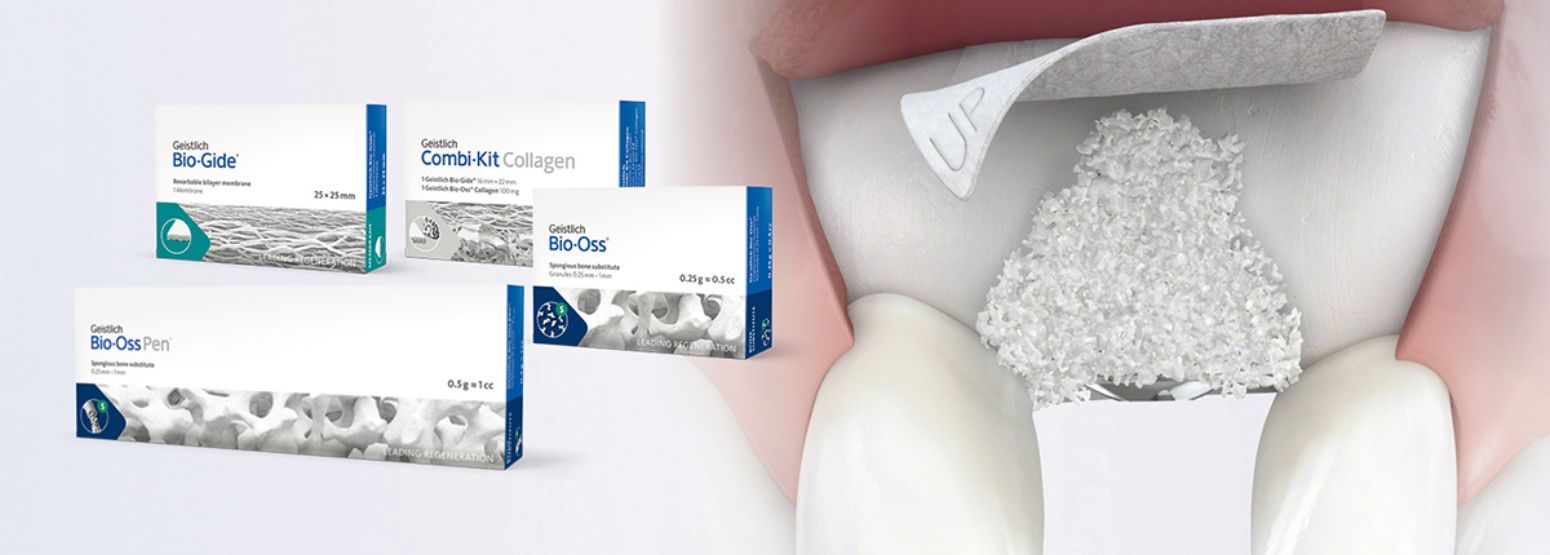
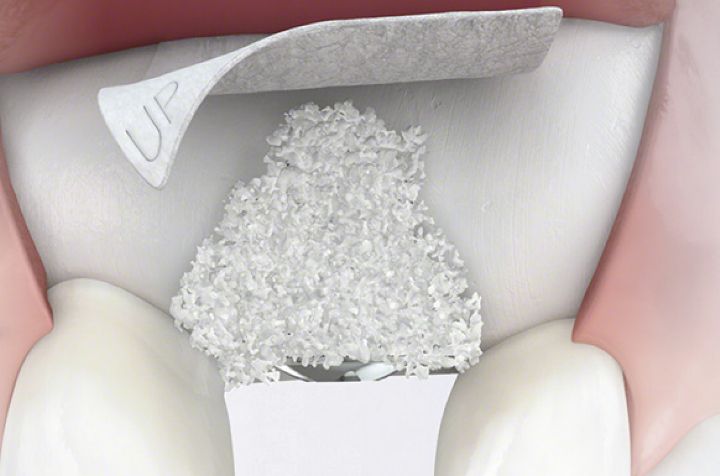
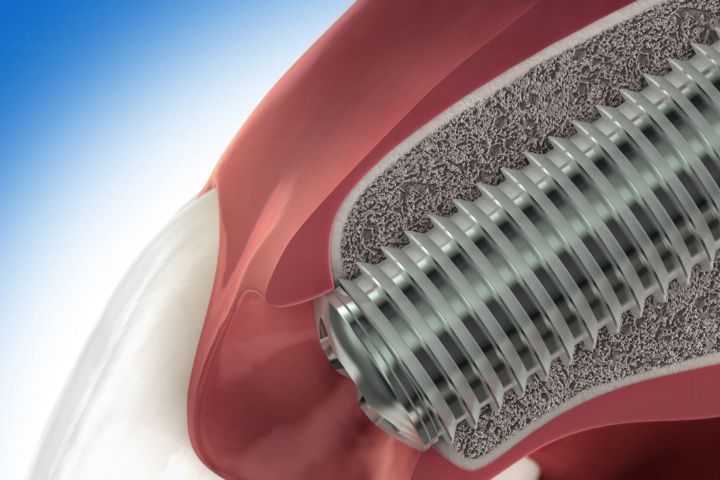
Guided Bone Regeneration (GBR) eller styret knogleregenerering er en kirurgisk procedure, der benytter transplanteret materiale og barrieremembraner til at stimulere og styre væksten af nyknogle i områder med defekter.
Autolog knogle og/eller et biomateriale anbringes i det område, der mangler knogle, for at opretholde plads og stimulere til nydannelse af knogle. En barrieremembran dækker den fyldte defekt og forhindrer indvækst af blødtvæv.
Guided Bone Regeneration (GBR) anvendes eksempelvis til at restaurere knogle i tilfælde af fenestrering eller dehiscence omkring et implantat, at kompensere for større defekter i kæbeknoglen eller for at undgå knogleresorption efter tandudtrækning i alveoler, hvor der mangler knogle.
Kontakt os

Produktspecialist
Tina Hedegaard Jensen
Telefon 31 79 77 81
Hvorfor bruge knoglesubstitut frem for autolog knogle?
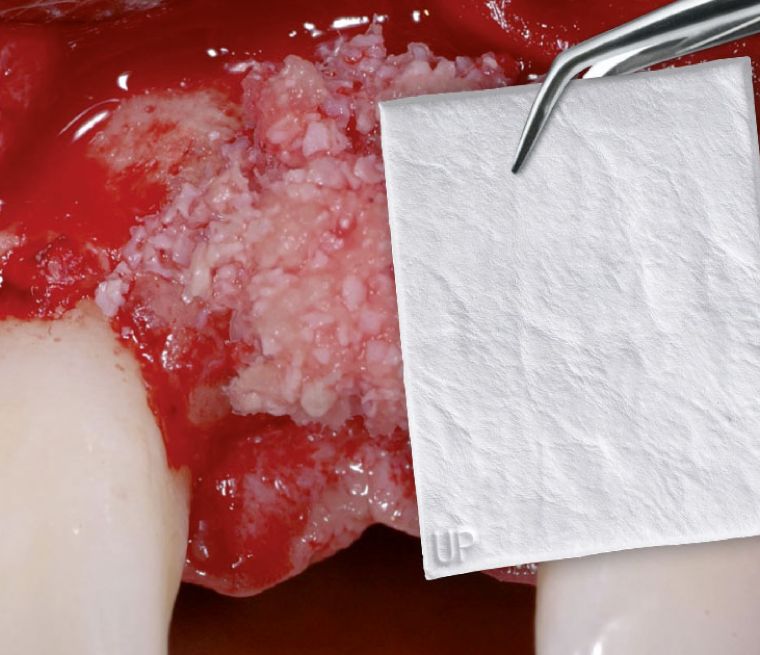
Autolog knogle er bedst til at stimulere nydannelse af knogle og ser derfor ud til at være det foretrukne materiale til transplantat.
Høst af patientens knogle er dog smertefuld og forlænger det kirurgiske indgreb og restitutionstid. Derudover er autolog knogle underlagt en vis grad af resorption1.
Biomaterialer er værdifulde alternativer til autolog knogle og har flere fordele. Geistlich knoglesubstitutter sparer patienten for smertefuld knoglehøst, danner en stabil konstruktion for knogledannelse og hjælper med at opretholde langtids volumenstabilitet takket være den lave resorptionsrate2.
Af disse årsager er Geistlich Bio-Oss® det hyppigst anvendte knogleerstatningsmateriale til dentalt brug3,4.
Hvorfor bruge en barrieremembran?
Brug af en kollagenmembran sikrer en optimal sårheling og knogleregenerering7,8,20-28.
Over 20 års klinisk erfaring har vist, at en naturlig kollagenmembran, såsom Geistlich Bio-Gide®, giver en midlertidig barriere21,27,29, der sikrer optimal vævsintegration7,21 og heling stort set uden komplikationer7,9,20.
Kirurgisk fjernelse af membranen er ikke nødvendig, da den resorberes af kroppen.

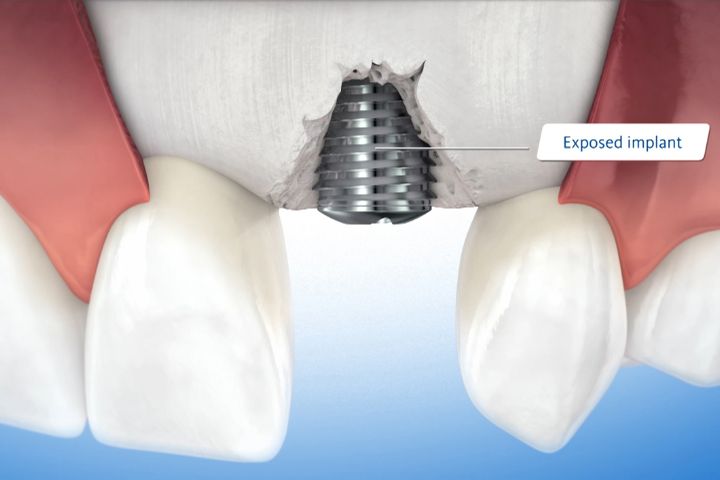
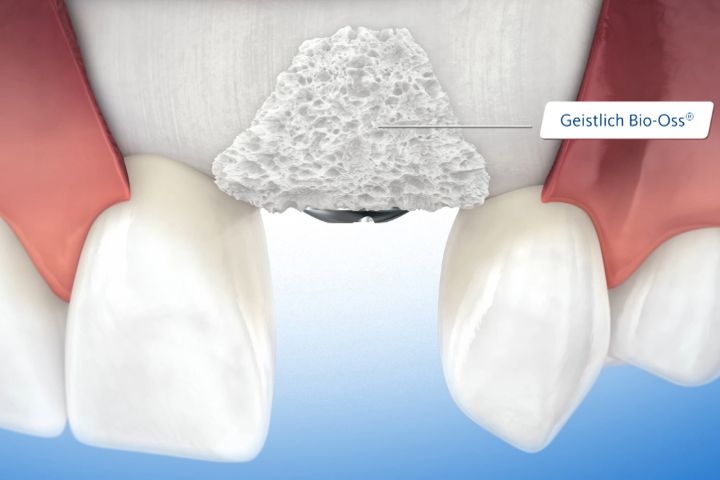

Geistlich Bio-Oss® og Geistlich Bio-Gide® er de hyppigst anvendte produkter til regenerative procedurer, så som mindre opbygning af knogle3,4.
Det sikrer:
- Pålidelig knogledannelse7,10-15,21.
- Højt niveau af osseointegration og bevarelse af volumen over længere tid12,16,17.
- Langtids overlevelsesrate af implantater18.
- Komplikationsfri heling7,9,20.
- Fremragende æstetisk resultat19,30.
Geistlich biomaterialer er pålidelige og letter procedurerne for selv mindre erfarne kirurger.
Download materiale
Referencer
1. Jensen T et al., Clin Oral Implants Res. 2012 Mar;23(3):263–73 (Clinical study)
2. Orsini G et al.,Oral Dis. 2007, Nov;13(6):586–93 (Clinical study)
3. Millennium Research Group, Dental Biomaterials North America, 2018 (Market research)
4. Millennium Research Group, Dental Biomaterials Europe, 2018 (Market research)
5. Perelman-Karmon M et al., Int J Periodontics Restorative Dent.2012 Aug;32(4):459–65 (Clinical study)
6. Wallace SS et al., Int J Periodontics Restorative Dent. 2005 Dec;25(6):551-9 (Clinical study)
7. Schwarz F, et al.: Clin Oral Implants Res 2006; 17: 403-09 (Preclinical Study)
8. Schwarz F, et al.: Clin Oral Implants Res 2008; 19(4): 402-15 (Preclinical Study)
9. Becker J, et al.: Clin. Oral Implants Res 2009; 20(7): 742-93 (Clinical study)
10. Aghaloo TL et al., Int J Oral Maxillofac Implants. 2007; 22(suppl):49–70 (Clinical study). Orsini G et al., J Biomed Mater Res B Appl Biomater. 2005 Jul(1);448–57 (Clinical study).Piattelli M et al., Int J Oral Maxillofac Implants.1999 Nov–Dec;14(6):835–40 (Clinical study)
11. Orsini G et al.,Oral Dis. 2007, Nov;13(6):586–93 (Clinical study)
12. Traini T et al., J Periodontol. 2007 May; 78(5):955–61 (Clinical study)
13. Degidi M et al., Clin Implant Dent Relat Res. 2009 Sep;11(3):178-82 (Clinical study)
14. Sartori S, et al., Clin Implants Res. 2003 Jun;14(3):369–72 (Clinical study).
15. Maiorana C, et al. Int J Periodontics Restorative Dent. 2005 Feb;25(1):19–25 (Clinical study).
16. Jung R et al., Clin Oral Implants Res. 2013 Oct;24(10):1065–73 (Clinical study).
17. Buser D et al., J Periodontol. 2011 Mar;82(3):342–9 (Clinical study).
18. Tal H et al. Clin Oral Implants Res. 2008; 19(3) : 295-302. (Clinical study)
19. Rothamel D et al. Clin. Oral Implants Res. 2005; 16(3): 369-378. (Pre-clinical study)
20. Kim M et al. In Vivo. 2008; 22(2):231-6. (Pre-clinical study)
21. Zitzmann NU et al. Int J Oral Maxillofac Implants.12, 1997;844-852. (Clinical study)
22. Rothamel D et al. Clin. Oral Implants Res. 2004;15:443-449. (Pre-clinical study)
23. Hämmerle CH and Karring T. Periodontol. 2000. 1998;17:151-175. (Expert opinion)
24. Hämmerle CH et al. Clin. Oral Implants Res. 2008;19:18-25. (Clinical study)
25. Gielkens PFM et al. Clin. Oral Implants Res. 2008;19:516-521. (Pre-clinical study)
26. Pjetursson BE et al. J. Clin. Periodontol. 2008;35:216-240. (Clinical study)
27. Rothamel D et al. Int J Oral Maxillofac Implants. 2012 Jan–Feb;27(1):146–54. (Pre-clinical study)
28. Buser D et al. J Dent Res. 2013 Dec;92(12 Suppl):176S–82S. (Clinical study)